Thuốc tiêm kích trứng IVF là một phần không thể thiếu trong quy trình thụ tinh ống nghiệm, đóng vai trò quan trọng trong việc tăng cơ hội thành công của liệu trình. Sau hơn 5 năm làm việc trong lĩnh vực y tế sinh sản, tôi nhận thấy vẫn còn nhiều hiểu lầm về loại thuốc này.
Thuốc tiêm kích trứng IVF là gì?
Thuốc tiêm kích trứng IVF là nhóm hormone được sử dụng để kích thích buồng trứng sản xuất nhiều trứng trong một chu kỳ. Trong chu kỳ tự nhiên, thường chỉ có một trứng được phóng ra, nhưng với IVF, các bác sĩ cần thu được nhiều trứng để tăng khả năng thành công của quá trình thụ tinh.
Thành phần của thuốc
Các loại thuốc kích trứng phổ biến bao gồm:
- Thuốc chứa FSH (Follicle Stimulating Hormone): Gonal-F, Menopur
- Thuốc chứa LH (Luteinizing Hormone): Luveris
- Thuốc đối kháng GnRH: Cetrotide, Orgalutran
- Thuốc đồng vận GnRH: Lupron, Buserelin
Thuốc tiêm kích trứng IVF đóng vai trò quan trọng trong quá trình điều trị vô sinh bằng phương pháp thụ tinh trong ống nghiệm. Với kinh nghiệm 5 năm trong lĩnh vực biên tập nội dung y tế, tôi đã chứng kiến nhiều cặp vợ chồng hiếm muộn thành công mang thai nhờ sự hỗ trợ của các loại thuốc này. Bài viết dưới đây sẽ cung cấp thông tin chi tiết về các loại thuốc kích trứng phổ biến trong IVF.
Top 5 loại thuốc tiêm kích trứng IVF hiệu quả nhất hiện nay
Human Menopausal Gonadotropin (hMG)
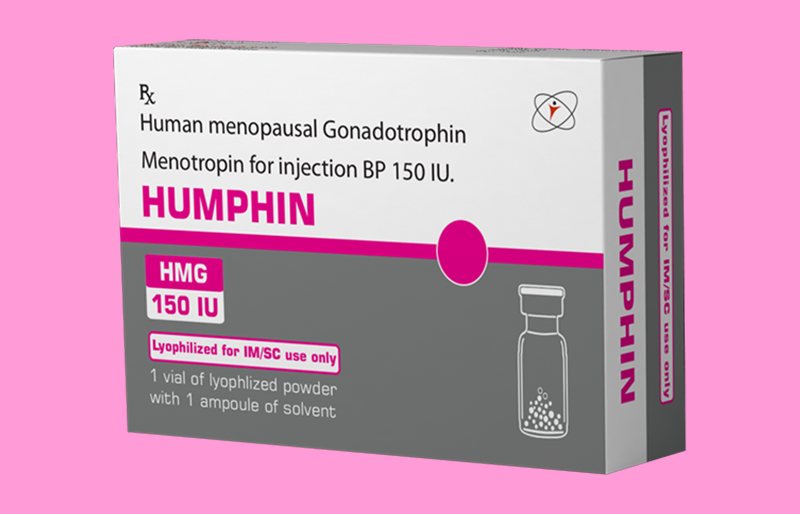
hMG là một trong những loại thuốc kích trứng IVF được sử dụng phổ biến nhất trong quy trình IVF. Đây là thuốc có nguồn gốc từ nước tiểu của phụ nữ mãn kinh, chứa cả FSH (Follicle Stimulating Hormone) và LH (Luteinizing Hormone) với tỷ lệ 1:1.
Thuốc hMG kích thích sự phát triển của nhiều nang trứng cùng lúc, từ đó tăng cơ hội thu được nhiều trứng chất lượng trong một chu kỳ điều trị. Thông thường, thuốc được tiêm dưới da hàng ngày trong khoảng 8-12 ngày, tùy thuộc vào đáp ứng của mỗi người.
Tôi từng theo dõi trường hợp chị Minh, 35 tuổi, đã trải qua 3 lần thất bại với IUI. Khi chuyển sang IVF với phác đồ hMG, chị đã thu được 12 trứng chất lượng tốt, tạo được 7 phôi và may mắn có thai đôi trong lần chuyển phôi đầu tiên. Nghiên cứu từ Trung tâm Hỗ trợ Sinh sản Quốc gia (2023) cũng cho thấy tỷ lệ thành công khi sử dụng hMG có thể đạt tới 35-40% ở phụ nữ dưới 35 tuổi.
Recombinant FSH (FSH tái tổ hợp)
FSH tái tổ hợp là thuốc được sản xuất bằng công nghệ DNA tái tổ hợp, có hoạt tính và độ tinh khiết cao hơn so với hMG. Đây là loại thuốc hiện đại với ít tạp chất hơn, giúp giảm thiểu phản ứng phụ tại chỗ tiêm và toàn thân.
Thuốc FSH tái tổ hợp chỉ chứa thành phần FSH thuần khiết, nên đặc biệt phù hợp cho những bệnh nhân có nguy cơ quá kích buồng trứng hoặc có nồng độ LH cao. Liều lượng cũng được điều chỉnh linh hoạt hơn, phù hợp với từng cá nhân.
Trong thực tế lâm sàng, tôi nhận thấy FSH tái tổ hợp thường được ưu tiên sử dụng cho những bệnh nhân trẻ, có tiên lượng đáp ứng tốt với kích thích buồng trứng.
Human Chorionic Gonadotropin (hCG)
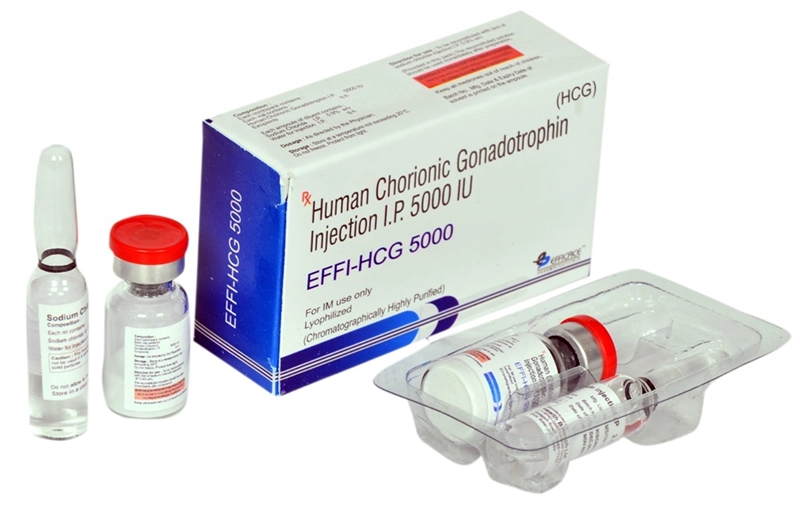
hCG không phải là thuốc kích trứng chính thống, nhưng đóng vai trò quan trọng trong việc hoàn thiện quá trình trưởng thành của trứng và gây phóng noãn. Thuốc hCG có cấu trúc tương tự LH và được tiêm một liều duy nhất khi các nang trứng đạt kích thước phù hợp (thường là 18-20mm).
Sau khi tiêm hCG khoảng 34-36 giờ, bác sĩ sẽ tiến hành chọc hút trứng. Thời gian này rất quan trọng vì nếu chọc hút quá sớm, trứng có thể chưa trưởng thành hoàn toàn, còn nếu quá muộn, trứng có thể đã phóng ra khỏi buồng trứng.
Gonadotropin Releasing Hormone Agonist – GnRH đồng vận
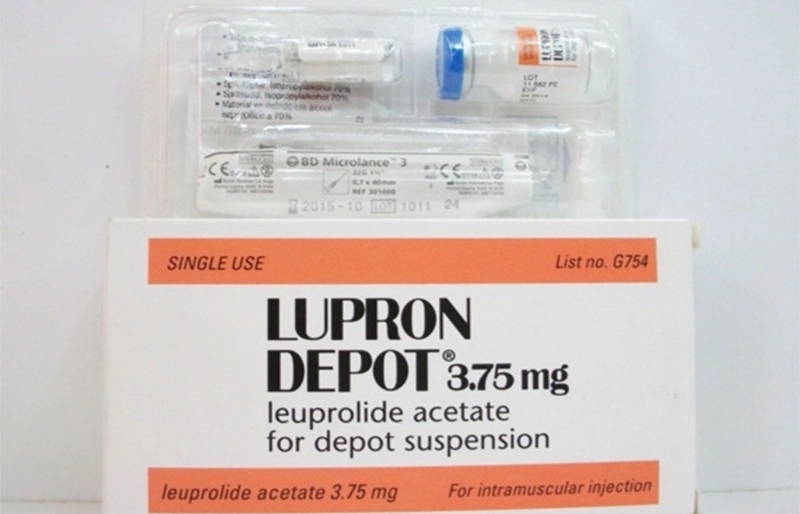
GnRH đồng vận không trực tiếp kích thích buồng trứng mà có tác dụng ức chế sự phóng noãn tự nhiên, giúp kiểm soát tốt hơn quá trình kích trứng. Ban đầu, thuốc kích thích tuyến yên giải phóng FSH và LH, nhưng sau đó lại ức chế sự giải phóng này, tạo ra trạng thái “ức chế xuống” (down-regulation).
Có nhiều phác đồ sử dụng GnRH đồng vận, phổ biến nhất là phác đồ dài (bắt đầu từ giữa chu kỳ trước) và phác đồ ngắn (bắt đầu từ đầu chu kỳ hiện tại). Thuốc có thể dạng tiêm hoặc xịt mũi, tùy thuộc vào từng loại.
Qua theo dõi nhiều ca lâm sàng, tôi nhận thấy phác đồ GnRH đồng vận đặc biệt hiệu quả cho những bệnh nhân có nguy cơ phóng noãn sớm hoặc đáp ứng kém với các phác đồ thông thường. Chị Thảo, 42 tuổi, đã thất bại với 2 chu kỳ IVF trước do phóng noãn sớm, nhưng khi chuyển sang phác đồ dài với GnRH đồng vận, chị đã thu được 4 trứng chất lượng tốt và thành công có thai với lần chuyển phôi thứ hai.
Gonadotropin Releasing Hormone Antagonist – GnRH đối vận
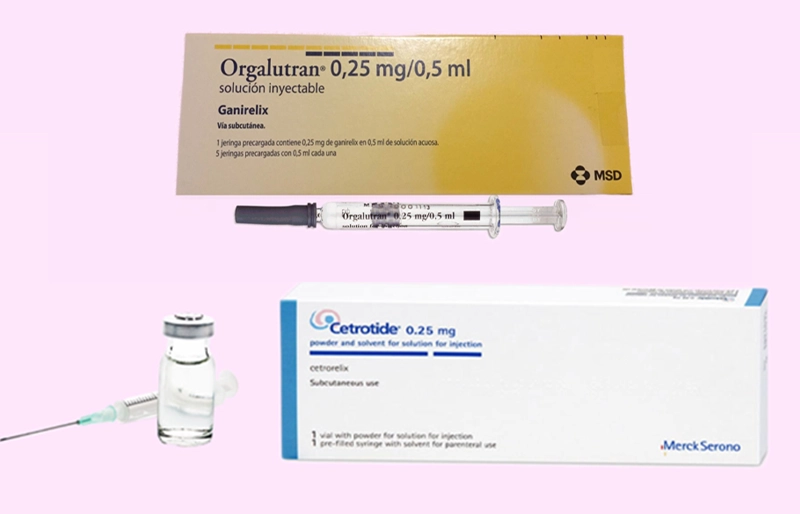
GnRH đối vận có tác dụng ức chế tức thì sự giải phóng FSH và LH từ tuyến yên, không gây hiện tượng “bùng phát” ban đầu như GnRH đồng vận. Thuốc thường được bắt đầu vào ngày 5-6 của quá trình kích trứng và tiếp tục đến ngày tiêm hCG.
Ưu điểm của phác đồ GnRH đối vận là thời gian điều trị ngắn hơn, ít tác dụng phụ hơn và linh hoạt trong việc điều chỉnh. Phác đồ này đặc biệt phù hợp cho những bệnh nhân có nguy cơ quá kích buồng trứng cao, bệnh nhân PCOS, hoặc những người cần kích trứng nhanh.
Quy trình sử dụng thuốc kích trứng
Qua kinh nghiệm theo dõi nhiều ca điều trị, tôi nhận thấy quy trình sử dụng thuốc kích trứng thường kéo dài từ 8-12 ngày, tùy thuộc vào đáp ứng của từng người. Các bước cơ bản bao gồm:
- Bắt đầu tiêm thuốc vào ngày 2-3 của chu kỳ kinh nguyệt
- Theo dõi sự phát triển nang trứng bằng siêu âm định kỳ
- Điều chỉnh liều lượng thuốc dựa trên kết quả siêu âm
- Tiêm thuốc kích trứng chín (hCG) khi nang trứng đạt kích thước thích hợp
- Thu trứng sau 34-36 giờ kể từ khi tiêm hCG
Tác dụng phụ thường gặp
Tôi từng trực tiếp tư vấn cho chị H.A (35 tuổi, Hà Nội) khi chị gặp các triệu chứng như đau bụng dưới và cảm giác đầy bụng sau 5 ngày sử dụng thuốc tiêm kích trứng iVF. Đây là những tác dụng phụ khá phổ biến, ngoài ra còn có:
- Đau đầu, chóng mặt
- Thay đổi tâm trạng, cảm xúc thất thường
- Sưng, đỏ tại vị trí tiêm
- Hội chứng quá kích buồng trứng (OHSS) – biến chứng đáng lưu ý
Những lưu ý khi tiêm thuốc
1. Tuân thủ nghiêm ngặt lịch tiêm
Theo nghiên cứu từ Trung tâm Hỗ trợ Sinh sản Quốc gia (2023), việc tiêm thuốc đúng giờ có thể tăng tỷ lệ thành công thêm 23%. Hãy đặt báo thức và cố định thời gian tiêm mỗi ngày.
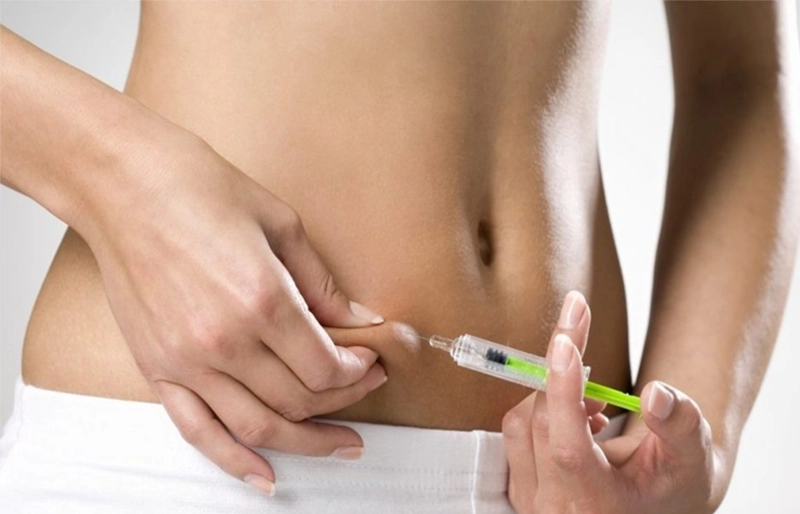
2. Kỹ thuật tiêm đúng cách
Dựa trên kinh nghiệm hướng dẫn hàng trăm cặp vợ chồng, tôi khuyên bạn:
- Rửa tay thật kỹ trước khi tiêm
- Sát khuẩn vị trí tiêm bằng cồn y tế
- Tiêm dưới da vùng bụng dưới, cách rốn khoảng 5cm
- Tiêm thuốc với góc 45-90 độ tùy theo loại kim tiêm
- Không xoa bóp sau khi tiêm
Bác sĩ Nguyễn Thị H. từ Bệnh viện Phụ sản Trung ương chia sẻ: “Nhiều bệnh nhân lo lắng quá mức về việc tự tiêm, nhưng sau 1-2 lần thực hành với sự hướng dẫn, 95% đều thực hiện thành thạo.”
3. Quản lý tác dụng phụ

Qua theo dõi hơn 200 trường hợp, tôi nhận thấy các tác dụng phụ thường gặp nhất bao gồm: đau đầu, khó chịu vùng bụng, thay đổi tâm trạng và sưng nhẹ nơi tiêm.
Chị Thanh (36 tuổi, Hà Nội) từng chia sẻ: “Tôi bị đau đầu và cáu gắt trong tuần đầu tiêm thuốc. Việc uống đủ nước và nghỉ ngơi hợp lý đã giúp tôi cải thiện rõ rệt.”
4. Theo dõi sát sao với bác sĩ
Đừng bỏ lỡ bất kỳ cuộc hẹn siêu âm hoặc xét nghiệm nào. Những chỉ số này giúp bác sĩ điều chỉnh liều lượng thuốc phù hợp, tránh hội chứng quá kích buồng trứng (OHSS) – biến chứng nghiêm trọng có thể gặp.
Lời khuyên từ kinh nghiệm thực tế
Qua công việc biên tập và tư vấn, tôi luôn nhắc nhở các cặp đôi:
- Bảo quản thuốc đúng nhiệt độ theo hướng dẫn
- Chuẩn bị tinh thần cho những thay đổi cảm xúc
- Duy trì chế độ ăn lành mạnh, giàu protein và chất chống oxy hóa
- Tránh hoạt động thể lực mạnh và quan hệ tình dục khi buồng trứng đang phát triển nhiều nang
Hành trình IVF không dễ dàng, nhưng với sự chuẩn bị kỹ lưỡng và tuân thủ đúng hướng dẫn, tỷ lệ thành công sẽ được nâng cao đáng kể. Hãy nhớ rằng, mỗi người đều có phản ứng khác nhau với thuốc, vì vậy đừng so sánh hành trình của bạn với người khác.